Содержание
1. Общая информация2. Причины развития ХВДП3. Классификация ХВДП4. Клиника заболевания5. Диагностика ХВДП6. Лечение ХВДП7. Прогноз при ХВДП Хроническая воспалительная демиелинизирующая полинейропатия (ХВДП) — вторичное повреждение отделов периферической нервной системы, развивающееся на фоне аутоиммунных расстройств. Классическая клиническая картина выражается в виде симметричной сенсомоторной полиневропатии с монотонным, постепенным течением.
Хроническая воспалительная демиелинизирующая полинейропатия (ХВДП) — вторичное повреждение отделов периферической нервной системы, развивающееся на фоне аутоиммунных расстройств. Классическая клиническая картина выражается в виде симметричной сенсомоторной полиневропатии с монотонным, постепенным течением.
Диагноз ХВДП устанавливается после изучения анамнеза, на основании симптоматики, данных ЭНМГ, МРТ позвоночника, УЗИ нервных волокон. Для лечения назначаются глюкокортикостероидные препараты, процедуры плазмафереза, иммуностимулирующие препараты.
Общая информация
Окончательное определение ХВДП получила в 1982 году, когда были выделены характерные нейрофизиологические симптомы. Ранее неврологи считали демиелинизирующую полиневропатию одним из видов синдрома Гийена-Барре.
Заболевание фиксируется преимущественно у взрослых 1-2 случая на 100 тысяч населения. Мужчины заболевают чаще женщин. У лиц старше 50 лет ХВДП протекает тяжелее. Чаще всего болезнь развивается на фоне ВИЧ-инфекции, амилоидоза, хронического гломерулонефрита, сахарного диабета, злокачественных опухолей, паранеопластического синдрома.
Причины развития ХВДП
Окончательно все особенности этиологии и патогенеза ХВДП не изучены. Известно, что в основе заболевания лежит воспаление в периферических нервных волокнах, и оно имеет аутоиммунное происхождение. Начало хронической воспалительной демиелинизирующей полиневропатии не связывается с ранее перенесенными болезнями или явлениями — респираторными инфекциями, оперативными вмешательствами, вакцинацией. При синдроме Гийена-Барре такая зависимость прослеживается.
В процессе аутоиммунного воспаления повреждается миелиновая оболочка не целых нервных стволов, а их отдельных участков. Демиелинизации подвергается поперечник или длинник сенсорных, двигательных нервных волокон. Все эти особенности вызывают развитие разнообразной клинической симптоматики и затруднения при установке верного диагноза.
Классификация ХВДП
 Многообразие проявлений позволяет выделять классическую форму ХВДП и атипичные типы. При классической форме возникает симметричный мышечный гипотонус во всех отделах конечностей, нарушение чувствительности, которые усиливаются в течение более 2 месяцев. Развитие заболевания проходит медленно, монотонно, поэтапно, может сопровождаться обострениями.
Многообразие проявлений позволяет выделять классическую форму ХВДП и атипичные типы. При классической форме возникает симметричный мышечный гипотонус во всех отделах конечностей, нарушение чувствительности, которые усиливаются в течение более 2 месяцев. Развитие заболевания проходит медленно, монотонно, поэтапно, может сопровождаться обострениями.
Среди атипичных форм ХВДП выделяют следующие:
- Дистальная — наблюдаются поражения кистей, предплечий, стоп, голеней. Конечности повреждаются асимметрично.
- Фокальная — поражается один или несколько нервных волокон в плечевом или пояснично-крестцовом сплетении.
- Изолированная(чувствительная) — процесс демиелинизации повреждает только сенсорные нервные волокна.
Клиника заболевания
В основе симптоматики ХВДП лежит сенсомоторная полиневропатия. Развитие патологического состояния начинается незаметно, пациенты не могут точно указать период возникновения первых симптомов. Поводом обращения за медицинской помощью становится появление слабости в ногах, трудности при ходьбе, подъеме по ступеням. Слабость в руках не дает выполнять мелкую работу. Больные жалуются на онемение, шаткость.
Мышечный гипотонус при ХВДП развивается симметрично по восходящему пути. Замедленное течение проходит более двух месяцев. В 16-20% клинических случаев полиневропатия имеет острое начало, астения прогрессирует быстро — до месяца.
Патологии двигательной сферы развиваются в проксимальных отделах конечностей. При осмотре выявляется уменьшение или выпадение рефлексов, в первую очередь ахиллового. Подавляющее большинство больных имеют сенсорные нарушения, которые преобладают над моторными. ХДВП проявляется онемением стоп, кистей. Глубокие поражения чувствительности выражаются сенситивной атаксией. У некоторых больных ярко выражен болевой синдром.
Некоторые позы тела провоцируют появление постурального дрожания кистей. Зачастую поражаются глазодвигательный, лицевой, тройничный черепно-мозговые нервы. Гораздо реже развивается бульбарный паралич. В процесс могут вовлекаться дыхательные мышцы, вслед за этим наблюдается дыхательная недостаточность. Важно отметить, что вегетативные нарушения при ХВДП не типичны.
По видам течения ХВДП может быть монофазным или хроническим. Монофазный тип развивается медленно. При достижении максимальной симптоматики наступает регресс — частичный или полный. Рецидив не наблюдается.
При хроническом течении заболевание развивается медленно, возможны поэтапные пики симптомов. Четкие периоды обострения наблюдаются у 25-30% больных.
Острое начало при ХВДП зачастую принимается за синдром Гийена-Барре (острую воспалительную демиелинизирующую полиневропатию).
Диагностика ХВДП
Невролог ставит диагноз ХВДП при наличии симптомов полиневропатии — снижение чувствительности по типу «чулок и перчаток». Расстройства сенситивного восприятия выражается в дистальных участках конечностей, в выпадении сухожильных рефлексов.
Атипичная ХВДП имеет асимметричные повреждения, может выражаться в областях, иннервируемых отдельными нервами или сплетениями. Электронейромиография(ЭНМГ), магнитно резонансная томография, анализ спинномозговой жидкости — ключевые виды диагностики для определения типа полиневропатии.
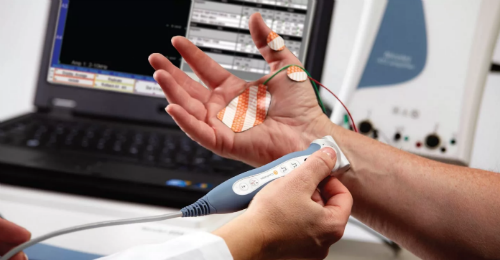 Нейрофизиологи устанавливают характерные признаки определенной демиелинизации периферических нервных волокон. Стимуляционная ЭМГ выявляет аксональные повреждения. Во время ЭНМГ необходимо обследование минимум четырех нервов.
Нейрофизиологи устанавливают характерные признаки определенной демиелинизации периферических нервных волокон. Стимуляционная ЭМГ выявляет аксональные повреждения. Во время ЭНМГ необходимо обследование минимум четырех нервов.
Диагностика методом выполнения спинномозговой пункции применяется реже. Но именно она позволяет исключить инфекционные процессы в ЦНС. В ликворе при ХВДП отмечается высокое содержание белка при отсутствии цитоза (высокого уровня клеточных компонентов).
На снимках МРТ позвоночника усиливается МР-сигнал спинальных корешков, ответвлений поясничного, плечевого сплетения. Этот признак говорит об уплотнении нервных волокон. МРТ головного мозга устанавливает очаги демиелинизации в мозговых тканях практически у 50% больных.
УЗИ нерва применяется все чаще. Обследование дает информацию об участках утолщений. Доступность, простота метода УЗИ незаменима при дифференциальной диагностике ХВДП, для исключения мультифокальной моторной нейропатии.
Учитывая возможность развития вторичной формы ХВДП, следует уделять внимание выявлению основного заболевания, которое проявляется в течение нескольких месяцев после первых симптомов хронической полиневропатии. Больные нуждаются в детальном комплексном обследовании с изучением показателей глюкозы в крови, содержания белка, наличия антинуклеарных антител, печеночных проб, онкомаркеров. Необходимо исключение или подтверждение ВИЧ-инфекции, вирусных гепатитов, заболеваний легких.
Лечение ХВДП
Комплексное лечение ХВДП состоит из нескольких обязательных направлений:
- прием кортикостероидных препаратов;
- иммуноглобулинотерапия;
- плазмаферез.
Кортикостероидная терапия начинается с высоких дозировок преднизолона. Если достигаются определенные результаты, доза постепенно снижается. Далее переходят на прием преднизолона через день. Полное исчезновение симптоматики ХВДП происходит через 12 — 36 месяцев от начала лечения. Если кортикостероидная терапия полностью прекращается, через 2-3 года могут развиваться обострения ХВДП.
Лечение кортикостероидными фармпрепаратами необходимо проводить при строгом мониторинге уровня артериального давления, сахара в крови, холестерина, препаратов кальция. Контроль плотности костной ткани осуществляется посредством денситометрии. Иммуносупрессивные средства могут стать достойной альтернативой кортикостероидами. Замена лекарственных средств необходима при наличии побочных эффектов от приема стероидов, низкой результативности лечения, из-за невозможности уменьшения терапевтической дозы.
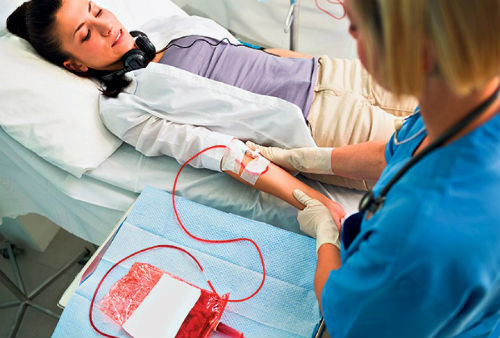 Плазмаферез и введение иммуноглобулина дают возможность сократить не только дозировку глюкокортикоидов, но и уменьшить время применения препарата. Практически у половины больных ХВДП внутривенные инъекции иммуноглобулина являются достаточно эффективными. Такое лечение необходимо периодически проводить курсами, так как длительность эффекта весьма непродолжительна.
Плазмаферез и введение иммуноглобулина дают возможность сократить не только дозировку глюкокортикоидов, но и уменьшить время применения препарата. Практически у половины больных ХВДП внутривенные инъекции иммуноглобулина являются достаточно эффективными. Такое лечение необходимо периодически проводить курсами, так как длительность эффекта весьма непродолжительна.
Процедуры плазмафереза проводят примерно 2 раза в неделю в течение 1,5 месяцев. После достижения клинического результата сеансы постепенно уменьшают и в дальнейшем проводят один раз в месяц.
Прогноз при ХВДП
Своевременно начатая, актуальная терапия при ХВДП дает возможность получить полный или практически полный регресс заболевания, уменьшение проявлений полиневропатии. Тяжесть симптоматики сохраняется или усугубляется у 10% больных. Неврологический дефицит в минимальных проявлениях сохраняется у 85% пациентов через 5 лет с момента фиксации первых симптомов.
Если впервые возникшие симптомы прогрессируют более трех месяцев, лечение может потребовать минимального количества времени — до года. Большая часть пациентов с ХВДП проходят достаточно длительную терапию, при отмене которой отмечается возобновление клинической симптоматики.
Используемая литература
- Бриль В. Дилемма диабета при хронической воспалительной демиелинизирующей полиневропатии // Ж. Осложнения диабета. - 2016.
- Турсынов Н. И. Современные аспекты диагностики и лечения хронических демиелинизирующих полинейропатий // Нейрохир. и неврол. Казахстана. - 2016.
- Клейман И. Лечение хронической воспалительной демиелинизирующей полинейропатии // Текущий журнал. Нейрол. Неврология. Респ. - 2015.
Автор-эксперт:
ЛЕДЕНЕВ ВАСИЛИЙ, врач-рентгенолог, кандидат медицинских наук, стаж работы более 16 лет.