Содержание
1. Описание и причины патологии2. Симптоматика развития опухолевого процесса3. Диагностические манипуляции4. Как бороться с заболеванием?5. Прогноз течения болезни и выздоровленияОписание и причины патологии
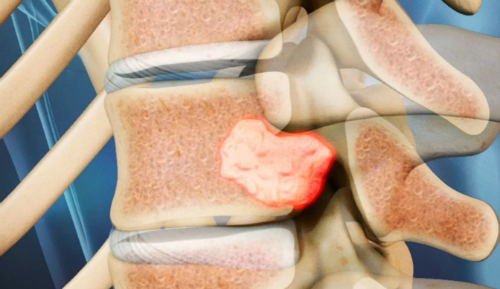 Интрамедуллярные новообразования представляют собой группу множественных видов опухолей, которые образуются в спинномозговом веществе внутри позвоночного столба. Самыми часто встречающимися разновидностями образований выступают глиомы, несколько реже – опухоли сосудистой сети, еще реже – липомы, шванномы, холестеатомы, тератомы и прочие. Заболевание данного типа встречается не часто, по различным статистическим данным составляют от 2 до 8% всех опухолей центральной нервной системы и не более 20% от всех опухолей, развивающихся в области спинномозгового канала.
Интрамедуллярные новообразования представляют собой группу множественных видов опухолей, которые образуются в спинномозговом веществе внутри позвоночного столба. Самыми часто встречающимися разновидностями образований выступают глиомы, несколько реже – опухоли сосудистой сети, еще реже – липомы, шванномы, холестеатомы, тератомы и прочие. Заболевание данного типа встречается не часто, по различным статистическим данным составляют от 2 до 8% всех опухолей центральной нервной системы и не более 20% от всех опухолей, развивающихся в области спинномозгового канала.
Главным клеточным источником для роста новообразования выступает вещество спинного мозга. Некоторые образования распространяются только в мозговых пределах, не выходя за пределы его оболочки. Остальные распространяются по поверхности мозговой структуры, образуя «наросты», более агрессивные формы разрастаются в значительной мере, заполняя практически все пространство между мозгом и костной оболочкой.
Почти 70% всех случаев фиксации интрамедуллярных образований составляют глиомы, разрастающиеся из соединительных, мембранных мозговых клеток – глии. Самым распространенным местоположением поражения является шейный отдел. Далее по уровню встречаемости в клинической практике выступают сосудистые образования – 15%. Остальной объем составляют остальные, редко встречающиеся патологии.
Существует несколько классификаций интрамедуллярных новообразований:
- По локализации возникновения (распределяются по основным отделам позвоночного столба).
- По типу распространения – диффузные (не имеющие четких границ, высоко-врастающие в сопредельные волокна) и фокальные (четко отделенные от смежных тканей). Диффузные могут занимать как небольшой участок – очаг, так и разрастись по всей мозговой структуре, удалить такое новообразование полностью не представляется возможным. Фокальные могут занимать пространство от 1 до 7 позвонков, но благодаря четкому отделению от здоровых участков хорошо поддаются инструментальному изъятию.
- По степени выхода за пределы спинного мозга – экзофитные (выходящие за оболочку) и эндофитные (расположенные исключительно во внутренних волокнах).
Симптоматика развития опухолевого процесса
 Внутри-спинальные опухолевые аномалии на ранних стадиях могут протекать практически бессимптомно, что затрудняет раннюю диагностику. Первичная симптоматика беспокоит пациента слабо, поэтому средний период, в течение которого больной обращается к помощи специалиста, составляет от трех месяцев до 11 лет. Если выделить среднее время, то человек обращается к нейрохирургу примерно через 4 с половиной года после появления первичных признаков заболевания.
Внутри-спинальные опухолевые аномалии на ранних стадиях могут протекать практически бессимптомно, что затрудняет раннюю диагностику. Первичная симптоматика беспокоит пациента слабо, поэтому средний период, в течение которого больной обращается к помощи специалиста, составляет от трех месяцев до 11 лет. Если выделить среднее время, то человек обращается к нейрохирургу примерно через 4 с половиной года после появления первичных признаков заболевания.
Самым первым симптомом является болезненность вдоль позвоночного столба при расположении тела в горизонтальном положении (во время отдыха или ночного сна). Точное расположение очага, от которого распространяется болезненность, пациент назвать не может. Болит вся спина терпимой ноющей болью. В десяти процентах случаев человек чувствует острые прострелы, распространяющиеся жгучей волной. Может ощущаться притоки холода или жара в верхних или нижних конечностях, может наблюдаться онемение и потеря тактильной чувствительности. В клинической практике зафиксированы случаи потери силы в ногах, прогрессирующая атрофия мускулатуры. Иногда наблюдается местное повышение температуры участков спины. При поражении шейного или грудного отделов наблюдаются неврологические симптомы – спазмы, обострение рефлексов, повторяющиеся стоп-жесты. Болезненность может распространяться и на затылочную часть головы, страдает зрительная функция, нарушается осанка. Чем выше локализация аномалии, тем быстрее проявляется первичная симптоматика. А расстройство функциональности тазовой зоны заявляет о себе через несколько месяцев – лет.
Диагностические манипуляции
К диагностическим методам относятся:
- Традиционная рентгенография. Сама опухоль на снимке не видна, но при значительном ее размере внутрипозвоночный канал имеет местное расширение диаметра, что позволяет заподозрить наличие недуга.
- Пункция цереброспинальной жидкости. Исключает воспалительные изменения, предоставляет выявить белково-клеточную аномалию. Клетки опухоли обнаруживаются редко.
- КТ позвоночника. Помогает отделить онкологические образования от похожих кистозных капсул, внутренних гематом, а также обнаружить патологическое смещение и сдавливание мозговых структур.
- Магнитно-резонансный скрининг. Самый информативный аппаратный способ обнаружения опухолей. Предоставляет информацию о типе новообразования, степени врастания в смежные ткани, точном местоположении и наличии раковых отростков (метастаз). Для определения степени прорастания аномалии проводится томография по протоколу контрастирования (усиливающего окрашивания).
- Спинальная ангиография. Проводится также при помощи компьютерной или МР установки. Предоставляет визуальные данные о состоянии сосудистых каналов, о мощности сети, питающей опухоли.
- Биопсия. Забор агрессивных клеток на гистологическое исследование. Самый точный метод определения природы образования.
Как бороться с заболеванием?
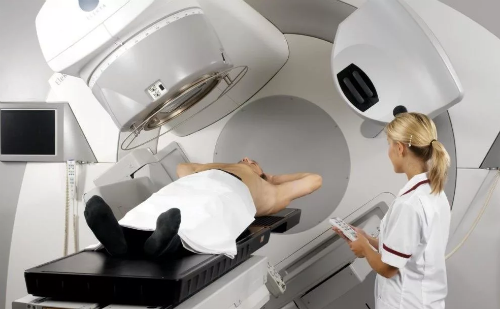 Терапия при помощи радиоактивного излучения на сегодняшний день стоит под вопросом. Наряду с аномальными клетками сильно поражаются и здоровые структуры спинного мозга. Поэтому самым эффективным способом избавления от патологии остается инструментальное оперативное удаление. Попытки такого лечения известны с начала 20-го века, но они не имели успеха. Даже в последнем тридцатилетии прошлого века при случайном обнаружении недуга врачи целенапрвленно не трогали опухоль, предпочитая сделать только надрез мозговой оболочки, чтобы несколько снизить внутреннее давление на внутриспинальный канал.
Терапия при помощи радиоактивного излучения на сегодняшний день стоит под вопросом. Наряду с аномальными клетками сильно поражаются и здоровые структуры спинного мозга. Поэтому самым эффективным способом избавления от патологии остается инструментальное оперативное удаление. Попытки такого лечения известны с начала 20-го века, но они не имели успеха. Даже в последнем тридцатилетии прошлого века при случайном обнаружении недуга врачи целенапрвленно не трогали опухоль, предпочитая сделать только надрез мозговой оболочки, чтобы несколько снизить внутреннее давление на внутриспинальный канал.
Современная хирургия обладает новыми методиками, значительно облегчающими задачи, стоящие перед нейрохирургами: микрохирургическая техника, ультразуковая аспирация, лазерный способ, мониторинг хода проникновения с помощью МРТ. Данные методы в несколько раз увеличили шансы больных на положительный послеоперационный результат.
В большинстве случаев после операции наблюдается нарастание неврологических расстройств, так как после оперативного вмешательства некоторое время сохраняется отечность спинномозговых структур. Через 7-14 дней симптоматика снижается, но ряд больных отмечает закрепление неврологических расстройств. Отечность – главное осложнение, влияющее на возможную последующую летальность. Проникновение «выдавленного» спинного мозга в затылочную часть черепной коробки ведет к немедленной смерти человека. Поэтому хирурги настаивают на оперативном методе на начальных стадиях развития опухолевого процесса.
Прогноз течения болезни и выздоровления
Положительность прогноза на выздоровление и улучшения состояния пациента зависит от многих факторов: типа и степени распространенности опухоли, расположения и масштабности поражения. Эпендимомы и астроцитомы имеют саамы благоприятный прогноз, так как рецидивы их последующего разрастания происходят в среднем через 5-10 лет после предварительного удаления. Тератомы – самый опасный вид новообразований, так как часто распространяют метастазы в агрессивной форме.
Неврологический дефицит восстанавливается тем быстрее, чем раньше было проведено изъятие опухоли (на ранней стадии эпендимомы). Человек получает возможность вернуться не только к привычной жизни, но и к трудовой деятельности.
Используемая литература
- Абул-касим К. Интрадуральные опухоли позвоночника: современная классификация и особенности МРТ / Нейрорадиология.- 2008.
- Такемото К. МРТ интраспинальных опухолей: возможности гистологической дифференциации и компартментализации экстрамедуллярных опухолей. Нейрорадиология.- 1988.
- Фромент Ж.С. Диагноз: нейрорадиология. Интрамедуллярные опухоли спинного мозга / Штутгарт: Thieme, 1996.
Автор-эксперт:
ЛЕДЕНЕВ ВАСИЛИЙ, врач-рентгенолог, кандидат медицинских наук, стаж работы более 16 лет.