Содержание
1. Общие данные2. Патогенез и морфология заболевания3. Классификация4. Симптомы клинической картины болезни5. Диагностика6. Лечение новообразований7. Прогноз развития заболеванияОпухоли ствола головного мозга — патологические образования среднего, продолговатого и моста мозга. Симптомы весьма разнообразны: нарушение слуха, косоглазие, нистагм, першение в горле, асимметрия лица, нарушение координации движений, изменение походки, одиночный верхний или нижний парез, множественные парезы, ликворно-гипертензионный синдром.
МРТ головного мозга — уникальный способ точного диагностирования опухолевидных образований. Оперативное лечение допустимо в 20% клинических случаев заболевания. Радиолечение и химиотерапия допустимы для остальных пациентов. Большая часть заболевших погибает в первый год проявления болезни — прогноз крайне неблагоприятный.
Общие данные
 Патологические образования ствола выявляются у детей в возрасте до 15 лет — до 70% прооперированных больных. Большая часть пациентов — дети 5-6 лет. Из общего числа мозговых новообразований стволовые составляют 10-15%. Из этого количества — 90% составляют глиомы головного мозга. Высокий уровень заболеваемости в детском возрасте, затруднение постановки диагноза, сложность лечения и высокий уровень смертности — делают стволовые новообразования жизненно важной проблемой онкологии, неврологии, педиатрии и нейрохирургии.
Патологические образования ствола выявляются у детей в возрасте до 15 лет — до 70% прооперированных больных. Большая часть пациентов — дети 5-6 лет. Из общего числа мозговых новообразований стволовые составляют 10-15%. Из этого количества — 90% составляют глиомы головного мозга. Высокий уровень заболеваемости в детском возрасте, затруднение постановки диагноза, сложность лечения и высокий уровень смертности — делают стволовые новообразования жизненно важной проблемой онкологии, неврологии, педиатрии и нейрохирургии.
Патогенез и морфология заболевания
Множественные предназначения ствола головного мозга обеспечивают связь деятельности центральной нервной системы с периферической нервной системой. Взаимодействие двух отделов гарантирует жизнедеятельность организма - двигательные функции, процессы дыхания и сердечной деятельности, тонус сосудов. Проводящие нервные пути идут от мозжечка, коры, мозговых долей через ствол в спинной мозг. Ядра III-XII пар черепно-мозговых нервов локализуются в стволе. Центры дыхания и сердечно-сосудистого функционирования находятся в стволе головного мозга и делают его жизненно важным элементом организма.
Многосложность строения ствола, наличие проводящих и ядерных систем обеспечивают многообразие клинических симптомов. Дифференциальным путем необходимо исключение новообразований мозжечка. Опухолевидное поражение ствола мозга не вызывает ликвородинамические нарушения, вызывающие гидроцефалию. Тумор в области сильвиевого водопровода может вызывать подобные клинические проявления.
Большая часть опухолей по строению имеет доброкачественное строение и является астроцитомой с диффузным распространением. Астроцитомы злокачественной природы составляют 15-30% от всех опухолей мозгового ствола. Намного реже диагностируются гемангиобластома, эпиндимома, модуллобластома, ганглиоглиома, астробластома, метастазирующая меланома.
Классификация
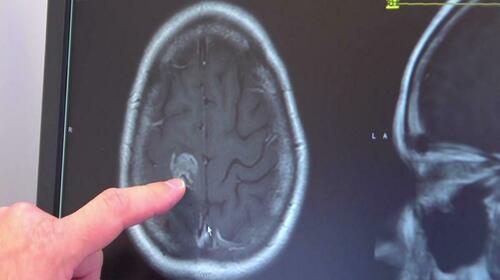 Новообразования ствола разделяются по месту локализации. Первично-стволовое новообразование произрастает из стволового вещества и может быть внутристволовым или экзофитно-стволовым. Вспомогательное стволовое патообразование формируется в оболочках IV желудочка и вещества мозжечка и распространяется в ствол головного мозга. В отдельную группу выделяются парастволовые опухоли. Они могут деформировать ствол или срастаться с ним.
Новообразования ствола разделяются по месту локализации. Первично-стволовое новообразование произрастает из стволового вещества и может быть внутристволовым или экзофитно-стволовым. Вспомогательное стволовое патообразование формируется в оболочках IV желудочка и вещества мозжечка и распространяется в ствол головного мозга. В отдельную группу выделяются парастволовые опухоли. Они могут деформировать ствол или срастаться с ним.
Институт РАМН сформулировал классификацию стволовых опухолей в зависимости от вида их разрастания. Новообразования разделяют на:
- узловые — растут очень быстро, разграничиваются от тканей мозга капсулой, представленной плотными взаимопереплетенными отростками опухолевых клеток, зачастую кистозного характера.
- диффузные - очень распространенные — до 80% случаев всех опухолей. Клетки новообразования распространяются в мозговом веществе, поэтому макроскопическим методом невозможно установить границы образования. Вещество ствола мозга подвергается разложению, определяется его частичное повреждение, разрывание.
- инфильтративные - наиболее редкий вид новообразований. Имеет хорошо очерченные границы, из-за которых имеет второе определение «псевдоузловая опухоль». Макроскопический анализ устанавливает инфильтративный рост опухоли и деструкцию близлежащих нервных тканей.
Симптомы клинической картины болезни
Ядра черепно-мозговых нервов, проводящие нервные пути, центры — все компоненты мозгового ствола влияют на развитие множества симптомов его повреждения. Компенсаторные свойства детской нервной ткани провоцируют долгое инаппаратное течение заболевания у детей. Возникновение опухолевого процесса влияет на начальные симптомы болезни, дальнейшие проявления целиком зависят от вида новообразования.
Вероятно, развитие магистрального пареза лицевого нерва с нарушением симметрии лица, нистагмом, косоглазием, а также возникновением нарушений двигательного согласования, шаткость походки. К симптомам добавляются головокружение, дрожание рук, нарушение слуха, трудности при сглатывании и першение в горле. Снижение мышечной активности, парезы рук, ног или половины тела присоединяются к основной симптоматике. В более позднем периоде болезни появляются симптомы гидроцефалии — головная боль, чувство тошноты, рвота. Смерть больного наступает из-за расстройств сердечно-сосудистого функционирования, дыхательного центра ствола мозга.
Диагностика
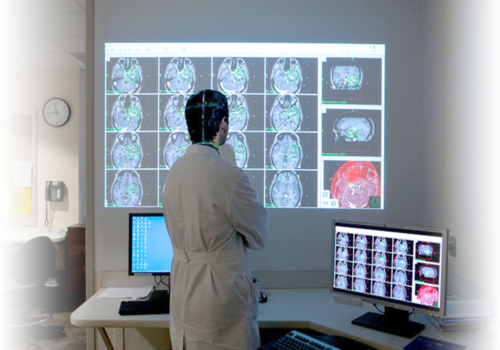 На основании информации анамнеза, полученного неврологом и результатов детальной неврологической диагностики, устанавливается предварительный диагноз. Для подтверждения используются способы нейровизуализирующих обследований — компьютерной томографии, магнитно-резонансной томографии, МСКТ.
На основании информации анамнеза, полученного неврологом и результатов детальной неврологической диагностики, устанавливается предварительный диагноз. Для подтверждения используются способы нейровизуализирующих обследований — компьютерной томографии, магнитно-резонансной томографии, МСКТ.
МРТ головного мозга с использованием контрастного раствора дает особенно полные и точные сведения об опухоли. Исследование с использованием высокого разрешения изображения позволяет обнаружить маленькие опухолевые образования, которые не видны на снимках компьютерной томографии.
Результаты МРТ предполагают определение гистологического строения новообразования, заблаговременно определить характер роста, распространенность экзофитного разрастания опухолевого элемента и уровень инфильтрации мозгового вещества. Необходимо проводить детальный сбор всех данных для определения вероятности и рациональности оперативного лечения опухоли.
Интерпретация данных МРТ обследования выявляет концентрацию новообразования, формы аккумуляции контрастного вещества — равномерное, неравномерное, кольцевидное. Если опухоль имеет диффузное или инфильтративное строение, очертания окрашивания не отвечают действительным размерам патобразования.
В режиме Т2 сигнал МР меняет свое распространение на участки, где контрастное вещество не накопилось. Эти области могут быть зоной отека мозговой ткани, пространством ее прорастания или тем и другим сразу. Простейшие нейроэктодермальные образования определяются наличием на снимках МРТ имплантационных метастазов в желудочковой системе головного мозга, в подпаутинных пространствах.
Важно дифференцировать опухолевые процессы в стволе от рассеянного склероза, стволового воспаления вещества мозга, демиелинизирующего энцефаломиелита, ишемического инсульта, внутримозговой гематомы, лимфомы.
Лечение новообразований
 Ранее было распространено убеждение, что стволовые новообразования не подлежат хирургическому лечению из-за того, что имеют инфильтративную природу и способны диффузно прорастать в стволовые элементы.
Ранее было распространено убеждение, что стволовые новообразования не подлежат хирургическому лечению из-за того, что имеют инфильтративную природу и способны диффузно прорастать в стволовые элементы.
Несмотря на то, что среди всех стволовых структур большинство опухолей имеют диффузное прорастание, иногда встречаются отграниченные узловые образования, которые хорошо подлежат удалению. Перед тем, как выбрать тактику лечения и определиться с возможностью хирургического вмешательства, бальной нуждается в консультации нейрохирурга.
Предпочтительный способ устранения стволового новообразования мозга — максимально возможная резекция опухоли с минимальным повреждением структур головного мозга. Микронейрохирургические техники операции развиваются и дают шанс на более высокий уровень лечения.
Неоперабельными формами считаются почти 80% опухолевидных образования ствола мозга. Химиотерапия и лучевое лечение применяется в отношении иноперабельных форм, в предоперационном и послеоперационном периоде. Цитостатические средства применяются в комбинированной форме для выполнения химиотерапии. 75% пациентов получают облегчение симптомов от проведения лучевой терапии. Подавляющее большинство случаев заболевания заканчиваются смертью пациента. Радиоизотопное лечение позволяет продлить жизнь детей с подобными опухолями. На 2 года увеличилась длительность жизни 30% детей, прошедших радиотерапию.
Стереотаксическая радиохирургия является новейшим способом лечения опухолей ствола. Можно проводить два вида радиохирургии:
- гамма-нож — больному надевают на голову специальный шлем для облучения из множества точек. Лучи сводятся в одной точке, где локализуется опухолевый очаг. Здоровые ткани при таком воздействии практически не страдают. Каждые луч имеет небольшое количество гамма-энергии, но суммарное влияние всех лучей способствует достижению максимального эффекта.
- кибер-нож — выполняется с помощью робота и является автоматизированной процедурой. Аппарат самостоятельно концентрирует излучение в область расположения новообразования. Движения пациента и дыхание не дают возможности сбиться в наведении пучка лучей.
Исследования доказывают состоятельность этих методов при лечении доброкачественных новообразований, величиной до 3,5 см.
Прогноз развития заболевания
Медленный рост, субклиническое течение доброкачественных новообразований позволяют заболеванию протекать до 10-15 лет. Злокачественные формы опухолей плохо реагируют на лечение. С первых симптомов проходит от месяца до нескольких лет до смертельного исхода. Специфическое лечение облегчает течение симптомов и незначительно продлевает жизнь пациента.
Для диагностирования опухоли ствола мозга необходимо пройти МРТ. Выбрать клинику можно с помощью нашего сайта. Запись на прием осуществляется бесплатно.
Используемая литература
- Онкология: национальное руководство / под ред. Чиссова В.И., Давыдова М.И. - М.: ГЭОТАР-Медиа, 2008.
- Меликян А.Г. Стереотаксические методы в диагностике и лечении опухолей головного мозга: Дисс. докт. мед. наук. - М., 1997.
- Мазеркина Н.А. Эндокринные нарушения после комплексной терапии злокачественных опухолей хиазмально-селлярной области и задней черепной ямки у детей. Дисс. докт. мед. наук - Москва, 2006.
Автор-эксперт:
ЛЕДЕНЕВ ВАСИЛИЙ, врач-рентгенолог, кандидат медицинских наук, стаж работы более 16 лет.